Σε αυτά και πολλά ακόμη ερωτήματα έχουμε την τιμή να μας απαντά ο εγνωσμένου κύρους χειρουργός ενδοκρινών αδένων (θυρεοειδούς-παραθυρεοειδών), ο Επ. Καθηγητής Χειρουργικής Ιατρικής Σχολής Πανεπιστημίου Αθηνών, κ. Γιώργος Σακοράφας. Στις γραμμές που ακολουθούν, θα έχετε την ευκαιρία να γνωρίσετε τον χειρουργό κ. Γιώργο Σακοράφα μέσα από μια συζήτηση εφ’ όλης της ύλης για όλα όσα καθορίζουν την επιτυχία της θυρεοειδεκτομής, αλλά και για την ουσία της οικοδόμησης μιας ουσιαστικής σχέσης με τους ασθενείς. Μιας σχέσης που θα πρέπει να θεμελιώνεται πάνω σε αξίες και ιδανικά, τα οποία οφείλουν να υπηρετούν και να πρεσβεύουν όλοι όσοι θεωρούν εαυτούς αληθινούς εκπροσώπους του ιατρικού λειτουργήματος.
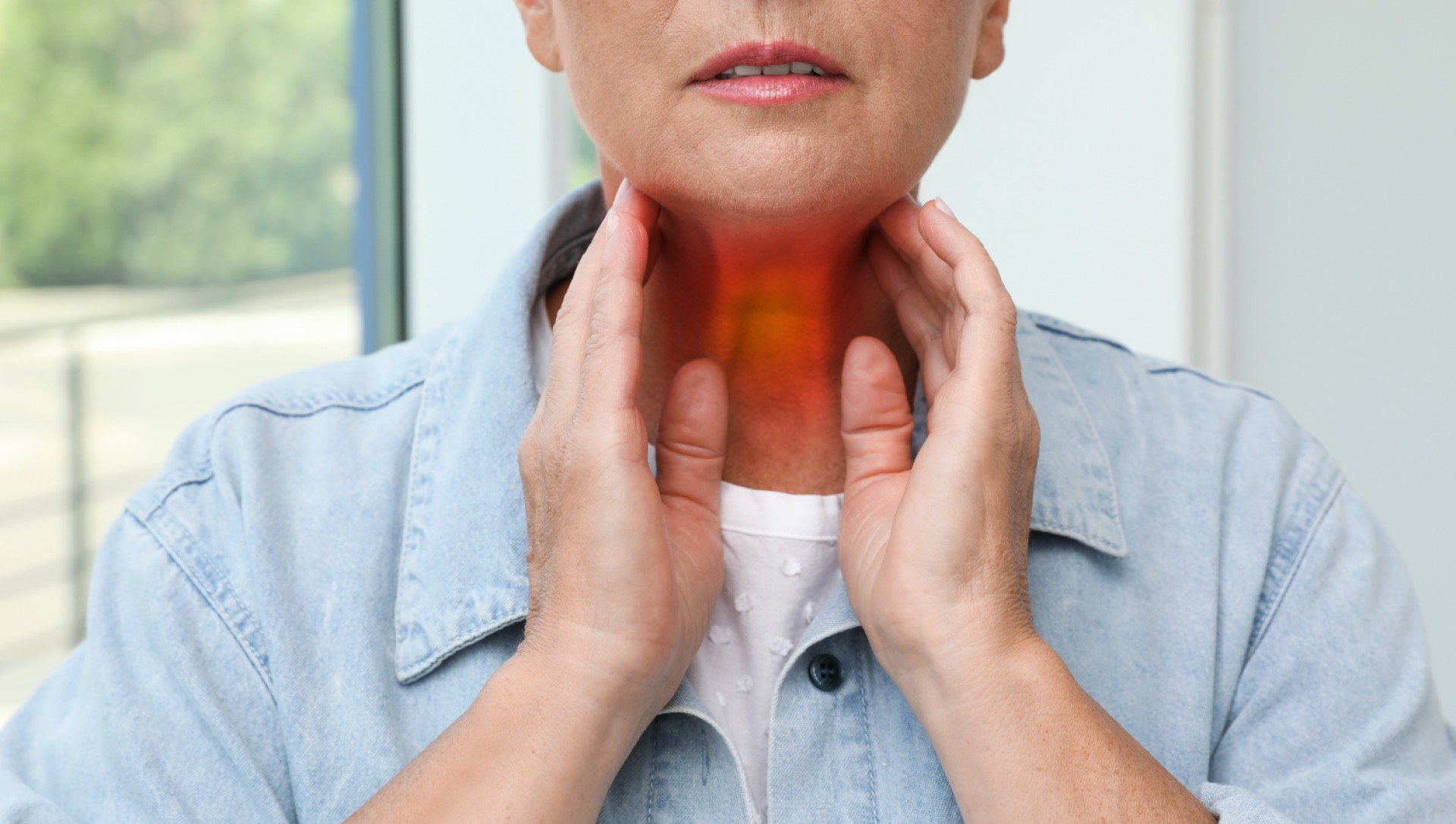
Κάθε επέμβαση ακόμη και στα πιο έμπειρα και καλά χέρια ενέχει ένα βαθμό ρίσκου. Τι μπορεί να «πάει στραβά» σε ένα χειρουργείο θυρεοειδεκτομής; Υπάρχει τρόπος να μειώσουμε τον κίνδυνο επιπλοκών;
Κάθε ιατρική παρέμβαση, ακόμη και η λήψη ασπιρίνης ή αντιβίωσης από το στόμα, ενέχει ένα μικρό ποσοστό ρίσκου. Το ίδιο ισχύει για όλες τις χειρουργικές επεμβάσεις, συμπεριλαμβανομένης και της επέμβασης αφαίρεσης του θυρεοειδούς.
Υπάρχουν δύο βασικά σημεία στην θυρεοειδεκτομή, που χρήζουν ιδιαίτερης προσοχής στη διάρκεια της επέμβασης.
(Α)Τα λαρυγγικά νεύρα (κάτω ή παλίνδρομα και άνω), που νευρώνουν τις φωνητικές χορδές και ελέγχουν την φωνητική λειτουργία. Η βλάβη τους μπορεί να προκαλέσει αλλαγή της χροιάς της φωνής ή και αφωνία και σε σπανιότερες περιπτώσεις δυσκολία στην αναπνοή μετεγχειρητικά.
(Β)Οι παραθυρεοειδείς αδένες, που ελέγχουν τα επίπεδα ασβεστίου στο αίμα. Η βλάβη τους ή η κατά λάθος αφαίρεσή τους μπορεί να προκαλέσει πτώση των επιπέδων ασβεστίου στο αίμα (υποασβεστιαιμία), που ενίοτε συνοδεύεται από συμπτώματα.
Πέραν των ανωτέρω, υπάρχει επιπλέον ένας πολύ μικρός κίνδυνος και κάποιων άλλων επιπλοκών, όπως:
Μετεγχειρητική αιμορραγία
Βλάβη παρακειμένων οργάνων (π.χ. τραχείας, οισοφάγου, μεγάλων αγγείων τραχήλου κλπ.)
Δημιουργία μετεγχειρητικά αιματώματος ή ορώδους συλλογής
Δημιουργία δύσμορφης υπερτροφικής ουλής (χηλοειδούς)
Βλάβη νευρικών στελεχών (ιδιαίτερα όταν η θυρεοειδεκτομή συνδυάζεται με λεμφαδενικό καθαρισμό τραχήλου, σε καρκίνο θυρεοειδούς)
Λεμφικό συρίγγιο
Παραμονή υπολειμματικής νόσου (καρκίνου) κλπ.
Θα πρέπει να τονιστεί ότι η πιθανότητα εμφάνισης των παραπάνω επιπλοκών είναι εξαιρετικά μικρή, εφόσον η επέμβαση γίνεται με το σωστό τρόπο (τεχνικά άρτια, lege artis), από εξειδικευμένο και έμπειρο χειρουργό θυρεοειδούς. Για παράδειγμα, η πιθανότητα μόνιμης βλάβης των λαρυγγικών νεύρων και μόνιμης μετεγχειρητικής υποασβεστιαιμίας είναι περίπου 0,5 %.
Για την ελαχιστοποίηση της πιθανότητας εμφάνισης επιπλοκών υπάρχουν στα χέρια μας σήμερα πολλά «εργαλεία» και βοηθήματα για την όσο το δυνατόν πιο ασφαλή εξέλιξη της επέμβασης. Για παράδειγμα:
- Για την αναγνώριση των λαρυγγικών νεύρων υπάρχει διαθέσιμη η τεχνική της διεγχειρητικής νευροπαρακολούθησης (νευροδιεγέρτης)
- Για την αναγνώριση των παραθυρεοειδών υπάρχει η τεχνική του αυτοφθορισμού
- Για την ταχεία και ασφαλή αιμόσταση υπάρχουν διαθέσιμες οι σύγχρονες συσκευές αιμόστασης με πηγές ενέργειας
- Η σύγκλειση του χειρουργικού τραύματος γίνεται με πλαστική ραφή, επιτυγχάνοντας άριστο αισθητικό αποτέλεσμα
Τίποτε όμως από τις παραπάνω συσκευές δεν μπορεί να υποκαταστήσει την αξία της εμπειρίας του χειρουργού στις επεμβάσεις θυρεοειδούς. Ο εξειδικευμένος και έμπειρος χειρουργός θυρεοειδούς, που εκτελεί σταθερά, συστηματικά και σε καθημερινή βάση μεγάλο αριθμό επεμβάσεων θυρεοειδούς είναι αυτός που μπορεί να εκτελέσει την επέμβαση με τον καλύτερο δυνατό τρόπο και την μέγιστη δυνατή ασφάλεια, έχοντας στη διάθεσή του (ανά περίπτωση) και τη βοήθεια όλων των σύγχρονων τεχνικών που αναφέρθηκαν συνοπτικά παραπάνω.
Διαβάζουμε συχνά για την αξία της «ριζικότητας της επέμβασης» ιδίως σε περιπτώσεις καρκίνου θυρεοειδούς. Πρακτικά τι σημαίνει αυτό για τον ασθενή κι από ποιους παράγοντες καθορίζεται η επιτυχία της θυρεοειδεκτομής;
Ο όρος «ριζικότητα» σε μία χειρουργική επέμβαση αναφέρεται στην πλήρη εκρίζωση της νόσου, ώστε να μην εμφανιστεί στο μέλλον υποτροπή («επανεμφάνιση») της νόσου και να επιτευχθεί η πλήρης και οριστική ίαση του ασθενούς.
Συνήθως ο όρος «ριζικότητα» χρησιμοποιείται στις επεμβάσεις θυρεοειδούς που γίνονται για καρκίνο θυρεοειδούς. Στον καρκίνο θυρεοειδούς υπάρχουν δύο σενάρια όπου η επέμβαση μπορεί να μην είναι ριζική:
(A). Παραμονή σημαντικού υπολείμματος θυρεοειδούς αδένα. Αυτό σημαίνει ότι δεν έχει γίνει ολική θυρεοειδεκτομή (παρά το ότι συχνά στο εξιτήριο αναγράφεται αυτό). Το σημαντικό αυτό υπόλειμμα μπορεί να δημιουργήσει σημαντικά προβλήματα στο μέλλον και να δυσκολέψει τη θεραπεία με ραδιενεργό ιώδιο, όπως και την μετεγχειρητική παρακολούθηση του ασθενούς. Συχνά μπορεί να χρειαστεί νέα χειρουργική επέμβαση (συμπληρωματική θυρεοειδεκτομή, completion thyroidectomy) για την αφαίρεση του υπολείμματος (κολοβώματος) θυρεοειδούς.
(Β). Θυρεοειδεκτομή χωρίς αφαίρεση των λεμφαδενικών μεταστάσεων. Είναι αυτονόητο ότι όταν υπάρχουν λεμφαδενικές μεταστάσεις στον καρκίνο του θυρεοειδούς η απλή θυρεοειδεκτομή είναι μία μη ριζική επέμβαση. Στις περιπτώσεις αυτές θα πρέπει η ολική θυρεοειδεκτομή να συνδυάζεται με ταυτόχρονο λεμφαδενικό καθαρισμό τραχήλου. Διαφορετικά ο ασθενής θα πρέπει να υποβληθεί σε νέα χειρουργική επέμβαση (επανεπέμβαση).
Τονίζεται ότι κάθε επανεπέμβαση τον τράχηλο είναι τεχνικά πολύ πιο δύσκολη σε σχέση με την αρχική επέμβαση θυρεοειδεκτομής.
Επομένως, μία μη ριζική επέμβαση στον καρκίνο του θυρεοειδούς εκθέτει τον ασθενή σε νέες περιπέτειες, όπως νέες διαγνωστικές και θεραπευτικές παρεμβάσεις / επανεπεμβάσεις, αυξάνοντας σημαντικά το κόστος και την ταλαιπωρία του ασθενούς. Θεωρητικά, επίσης, η παραμονή υπολειμματικής νόσου (καρκίνου θυρεοειδούς) μετά από μία ανεπαρκή, μη ριζική αρχική επέμβαση, εκθέτει τον ασθενή στον κίνδυνο περαιτέρω διασποράς (μεταστάσεων) του καρκίνου.
Πέραν του καρκίνου θυρεοειδούς, η έννοια της ριζικότητας ισχύει και για καλοήθεις παθήσεις, όπως όζοι θυρεοειδούς, βρογχοκήλη, υπερθυρεοειδισμός, κύστη θυρεογλωσσικού πόρου κλπ. Και στις περιπτώσεις αυτές αν δεν γίνει μία ριζική επέμβαση και παραμείνει σημαντικό υπόλειμμα θυρεοειδούς, η νόσος (έστω και καλοήθης) μπορεί να υποτροπιάσει και να χρειαστεί και πάλι νέα χειρουργική επέμβαση (συμπληρωματική θυρεοειδεκτομή) που –όπως αναφέρθηκε πιο πάνω- είναι πολύ πιο δύσκολη τεχνικά σε σχέση με την αρχική.
Βασικές προϋποθέσεις για την ριζικότητα της επέμβασης είναι:
- Ο σωστός, λεπτομερής και αξιόπιστος προεγχειρητικός έλεγχος του ασθενούς, ώστε να είναι γνωστή από πριν η έκταση της νόσου, ώστε να επιλεγεί η σωστή χειρουργική επέμβαση.
- Η εμπειρία του χειρουργού, που θα πρέπει να είναι σε θέση να εκτελέσει όχι μόνο μία απλή θυρεοειδεκτομή αλλά και περισσότερο εκτεταμένες χειρουργικές επεμβάσεις, αν χρειαστεί (όπως για παράδειγμα λεμφαδενικό καθαρισμό).
Για το λόγο αυτό, οι επεμβάσεις θυρεοειδούς (ιδιαίτερα για καρκίνο θυρεοειδούς) θα πρέπει να γίνονται κατά προτίμηση από εξειδικευμένο χειρουργό θυρεοειδούς, που είναι σε θέση να υποβάλλει τον ασθενή στον σωστό προεγχειρητικό έλεγχο, να επιλέξει τη σωστή χειρουργική τεχνική για τον κάθε συγκεκριμένο ασθενή (εξατομίκευση θεραπείας) και να εκτελέσει την επέμβαση που θα επιλέξει με την μέγιστη δυνατή ασφάλεια, ριζικότητα και αποτελεσματικότητα, διασφαλίζοντας την ίαση του ασθενούς.
Η σχέση χειρουργού – ασθενούς έχει πολλές ιδιαιτερότητες. Αφενός ο ασθενής δεν έχει τις γνώσεις για να κρίνει και να αξιολογήσει την επιστημονική επάρκεια του ιατρού, αφετέρου καλείται να εμπιστευθεί την τύχη της υγείας ή και της ζωής του πολλές φορές, σε εκείνον. Τελικά, τι εκτιμάτε ότι σταθμίζουν πρώτιστα οι ασθενείς όταν επιλέγουν τον ιατρό με τον οποίο θα συνεργαστούν; Είναι το επιστημονικό/ιατρικό έργο ή η προσωπικότητα του χειρουργού που βαραίνει στην τελική απόφαση;
Σε κάθε ειδικότητα ο γιατρός θα πρέπει να συνδυάζει δύο βασικά στοιχεία: την επιστημονική πληρότητα και την ακεραιότητα του χαρακτήρα. Αν λείπει κάποιο από αυτά, υπάρχει πρόβλημα. Επομένως, δεν πρέπει η επιλογή να γίνεται μόνο με βάση ένα από τα δύο αυτά κριτήρια, αλλά με τον συνδυασμό των δύο. Είναι προφανές ότι ο καλός χαρακτήρας του γιατρού δεν μπορεί να αναπληρώσει ένα εμφανές επιστημονικό έλλειμμα. Ούτε από την άλλη η επιστημονική κατάρτιση μπορεί να καλύψει έναν προβληματικό χαρακτήρα του γιατρού.
Θα περιγράψω κάποιες σκέψεις όσον αφορά το επιστημονικό έργο και την επαγγελματική επάρκεια του γιατρού και πώς μπορεί ο ασθενής να έχει μία γνώμη γι’ αυτό το σημαντικό θέμα. Σήμερα υπάρχει στο διαδίκτυο (internet) πληθώρα διαφημιστικών καταχωρήσεων, σε κάθε ειδικότητα, όπου προβάλλονται (επ’ αμοιβή) πολλοί επαγγελματίες (και γιατροί). Είναι προφανές ότι στις διαφημιστικές αυτές καταχωρήσεις όλα παρουσιάζονται εξιδανικευμένα. Πώς μπορεί ο ασθενής να διακρίνει την αλήθεια; Βλέποντας όλες τις πληροφορίες του διαδικτύου με κριτική σκέψη. Αναζητώντας σχόλια των ασθενών. Αναζητώντας πληροφορίες από γνωστούς του γιατρούς ή νοσηλευτές ΠΟΥ ΔΕΝ ΕΧΟΥΝ ΕΠΑΓΓΕΛΜΑΤΙΚΟ ΣΥΜΦΕΡΟΝ από τον γιατρό που αναζητεί.
Η παραπομπή ενός ασθενούς από έναν γιατρό μιας ειδικότητας στο γιατρό μιας άλλης ειδικότητας είναι μέρος της διαδικασίας επίλυσης του προβλήματος του γιατρού. Η παραπομπή αυτή θα πρέπει να γίνεται με βάση αξιοκρατικά κριτήρια. Δυστυχώς στην πράξη συχνά γίνονται κατευθυνόμενες παραπομπές σε γιατρούς με ιδιοτελή κριτήρια. Μία τέτοια τακτική αποτελεί στρέβλωση στην διαδικασία επιλογής του χειρουργού και σαφή παραβίαση της ιατρικής δεοντολογίας.
Συμπερασματικά, «αναγκαία αλλά μη ικανή συνθήκη» είναι η επιστημονική επάρκεια του γιατρού. Η προσωπικότητα όμως του γιατρού είναι αυτή που συμπληρώνει την επαγγελματική του επάρκεια, προσφέροντας στον ασθενή την επιλογή που επιθυμεί. Στο επόμενο ερώτημα θα προσπαθήσω να περιγράψω το ως αντιλαμβάνομαι προσωπικά τις αρχές της σχέσης γιατρού / ασθενούς.
Κατά τη γνώμη σας ποιες είναι οι αρχές/ αξίες πάνω στις οποίες πρέπει να οικοδομείται η σχέση χειρουργού-ασθενούς;
Ο χειρουργός δεν θα πρέπει να βλέπει την χειρουργική σαν «επιχείρηση» (business). Αν το οικονομικό του όφελος είναι η προτεραιότητά του τότε παρασύρεται σε σοβαρά λάθη. Κάποια τέτοια συνηθισμένα λάθη είναι η άσκηση ψυχολογικής πίεσης στον ασθενή για να χειρουργηθεί άμεσα και βεβιασμένα από τον ίδιο, προς ίδιον οικονομικό όφελος («πρέπει να χειρουργηθείς επειγόντως αύριο», «έπρεπε να έχεις χειρουργηθεί χθες», «είσαι γεμάτος καρκίνο» κλπ.). Είναι προφανές ότι στις περιπτώσεις αυτές ασκείται ένα είδος απαράδεκτου bullying στους ασθενείς, που δείχνει την ποιότητα του χαρακτήρα του γιατρού. Η οικονομική συναλλαγή με γιατρούς άλλων ειδικοτήτων για την (επ’ αμοιβή) κατευθυνόμενη παραπομπή ασθενών σε αυτόν είναι ηθικό ολίσθημα, δυστυχώς όμως καθόλου σπάνιο σήμερα (και αφανές στους ασθενείς).
Αντίθετα, ο χειρουργός θα πρέπει να βλέπει την άσκηση της χειρουργικής σαν λειτούργημα. Να είναι πάντα δίπλα στον ασθενή, φροντίζοντας πρωτίστως για το συμφέρον και το καλό του, πάντα άμεσα διαθέσιμος, χωρίς χειριστική και ωφελιμιστική διάθεση, αδέσμευτος σε οικονομικές συναλλαγές (με διάφορες αφανείς διαδρομές που δεν αφορούν σε καμία περίπτωση το καλό του ασθενούς) και με διάθεση προσφοράς. Πρόθυμος να απαντήσει σε όλα τα ερωτήματα του ασθενούς, σε όλες τις φάσεις της φροντίδας του (πριν την επέμβαση, κατά τη διάρκεια της σύντομης νοσηλείας και μετεγχειρητικά). Κάθε παρέκκλιση από τα υψηλά ηθικά standards που διέπουν την άσκηση της ιατρικής θεωρείται ολίσθημα, που δεν αντισταθμίζει την όποια επιστημονική επάρκεια του γιατρού. Ο χειρουργός θυρεοειδούς θα πρέπει να θέτει τις επιστημονικές του γνώσεις στη διάθεση του κάθε ασθενούς, ασχέτως οικονομικής επιφάνειας και κοινωνικής θέσης και να προσφέρει τις υπηρεσίες του με τον ίδιο ζήλο σε κάθε ασθενή που τον αναζητεί. Να προστρέχει για βοήθεια με διάθεση προσφοράς, πρόθυμος να στηρίξει τον ασθενή και στις δύσκολες φάσεις της πορείας της νόσου του. Να τον παραπέμψει –αν χρειαστεί – σε γιατρούς άλλων ειδικοτήτων με γνώμονα την ποιότητά τους και όχι την πλειοδοσία τους σε οικονομικά ανταλλάγματα. Να καταλαβαίνει τους ασθενείς και τα συναισθήματά τους, προσφέροντας με γενναιοδωρία τις υπηρεσίες του, σύμφωνα με τον όρκο που έχει δώσει.
Για περισσότερες πληροφορίες μπορείτε να απευθύνεστε στον Χειρουργό Ενδοκρινών Αδένων (Θυρεοειδούς-Παραθυρεοειδών), κ. Γιώργο Σακοράφα, ΜD, PhD στα τηλέφωνα 210 7487318 & 697 706 8223.
Ο κος Σακοράφας είναι Επ. Καθηγητής Χειρουργικής Ιατρικής Σχολής Πανεπιστημίου Αθηνών. Υπηρέτησε επί 5.5 έτη στην 4η Χειρουργική Κλινική του Πανεπιστημίου Αθηνών (νοσοκομείο ΑΤΤΙΚΟ) και στη συνέχεια υπηρέτησε επί 5ετία ως Συντονιστής Διευθυντής της Χειρουργικής Κλινικής στο Αντικαρκινικό Ογκολογικό Νοσοκομείο Αθηνών «ΑΓΙΟΣ ΣΑΒΒΑΣ».




















































 Αισθητική φλεβολογία: αυτά που πρέπει να γνωρίζετε
Αισθητική φλεβολογία: αυτά που πρέπει να γνωρίζετε
 Καρκίνος του παγκρέατος: Nεότερα δεδομένα
Καρκίνος του παγκρέατος: Nεότερα δεδομένα
 Υγεία Πτολεμαΐδας: Σύγχρονες απεικονιστικές εξετάσεις για τον καρκίνο του μαστού
Υγεία Πτολεμαΐδας: Σύγχρονες απεικονιστικές εξετάσεις για τον καρκίνο του μαστού





